На сегодняшний день все передовые специалисты гинекологи единогласны во мнении, что миомэктомия является “золотым стандартом” в лечении пациенток репродуктивного возраста. Проблема органосохранения матки при миоме чрезвычайно актуальна в настоящее время. Это связано с «омоложением» контингента пациенток (средний возраст 32 года), поздним планированием беременности (социальная, финансовая нестабильность, влияние трудового и семейного статуса), желанием многих пациенток сохранить менструальную функцию и матку – как орган, что для многих женщин является важным показателем качества жизни.
Для удаления миоматозных узлов используются методики: лапаротомия, лапароскопический доступ, гистерорезектоскопия. Для удаления подслизистых (субмукозных) узлов целесообразно использование гистерорезектоскопии, в процессе которой я под визуальным контролем гистероскопа петлей вырезаю узел в полости матки.
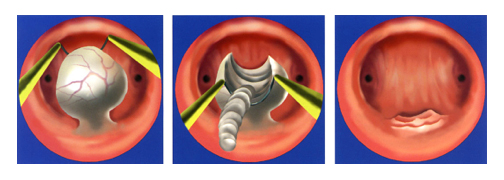
Этапы гистерорезекции субмукозного узла миомы
При больших и множественных узлах методом выбора является проведение миомэктомии через лапаротомный доступ (открытая операция). В ходе операции происходит вылущивание узлов миомы из окружающей мышечной ткани (миометрия). При выполнении этой операции крайне важно применение современных синтетических шовных материалов для полноценного заживления шва на матке, а также использование противоспаечного барьера, ведь многие из пациенток планируют в будущем забеременеть и рожать.
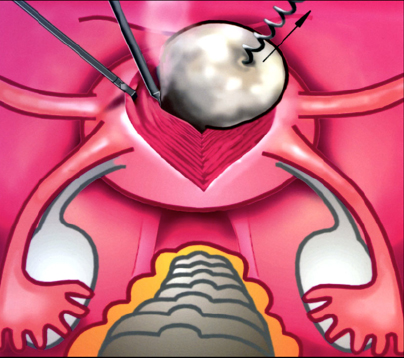
Удаление миоматозного узла
Методика лапароскопической миомэктомии с временной окклюзией внутренних подвздошных артерий.
Увы, на сегодняшний день частота проведения радикальных (органоуносящих) операционных вмешательств достигает 70-95% по различным регионам РФ. Согласно данным за 2010 г. в столице соотношение органоуносящих/органосохраняющих операций – 67% и 33% соответственно. Несомненно, лапароскопическое вмешательство имеет ряд выгодных преимуществ в сравнении с лапаротомией: меньше хирургическая травма, меньшая вероятность возникновения спаек и послеоперационных грыж, более быстрый реабилитационный период. Однако при лапароскопии, работая с «труднодоступной» миомой (крупные узлы, D > 6 см, располагающиеся в шейке матки, на перешейке, по задней или боковой стенке) оператор сталкивается с проблемами, связанными с повышенным риском массивной кровопотери, вероятностью перехода на открытую операцию, а самое главное – формированием ненадёжного шва на матке, обусловленным плохой визуализацией слоев раны при выделении узла.
 Я являюсь соавтором уникального метода лапароскопической миомэктомии (запатентованый метод на территории Российской Федерации), который был разработан как раз для решения таких проблем. Особенность методики состоит в том, что в до начала операции питающие матку артерии пережимаются мягкими сосудистыми клипсами. Дальнейшая операция происходит на обескровленной матке, что позволяет отчётливо видеть границы выделяемого узла и надёжно послойно ушить рану. При отсутствии активного кровотечения не требуется чрезмерного прижигания ткани. Ткань матки (миометрий) остается интактной, а шов лучше заживает, что крайне важно для последующей беременности и родов. Обязательно использование противоспаечного барьера. На завершающем этапе операции сосудистые клипсы удаляются.
Я являюсь соавтором уникального метода лапароскопической миомэктомии (запатентованый метод на территории Российской Федерации), который был разработан как раз для решения таких проблем. Особенность методики состоит в том, что в до начала операции питающие матку артерии пережимаются мягкими сосудистыми клипсами. Дальнейшая операция происходит на обескровленной матке, что позволяет отчётливо видеть границы выделяемого узла и надёжно послойно ушить рану. При отсутствии активного кровотечения не требуется чрезмерного прижигания ткани. Ткань матки (миометрий) остается интактной, а шов лучше заживает, что крайне важно для последующей беременности и родов. Обязательно использование противоспаечного барьера. На завершающем этапе операции сосудистые клипсы удаляются.
В течение полугода пациенткам, как правило, назначаются оральные контрацептивы для улучшения заживления рубца. На протяжении этого времени мы проводим УЗИ-контроль за его состоянием. Беременность можно планировать через 9-12 месяцев после лапароскопической миомэктомии при хорошем заживлении рубца на матке.
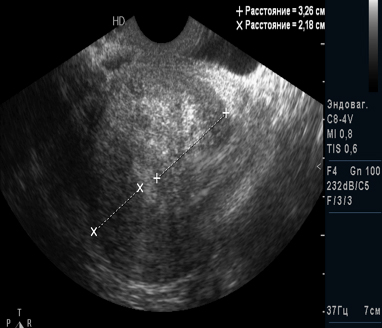
УЗИ картина через 5 месяцев после операции. Область рубца практически не определяется.
